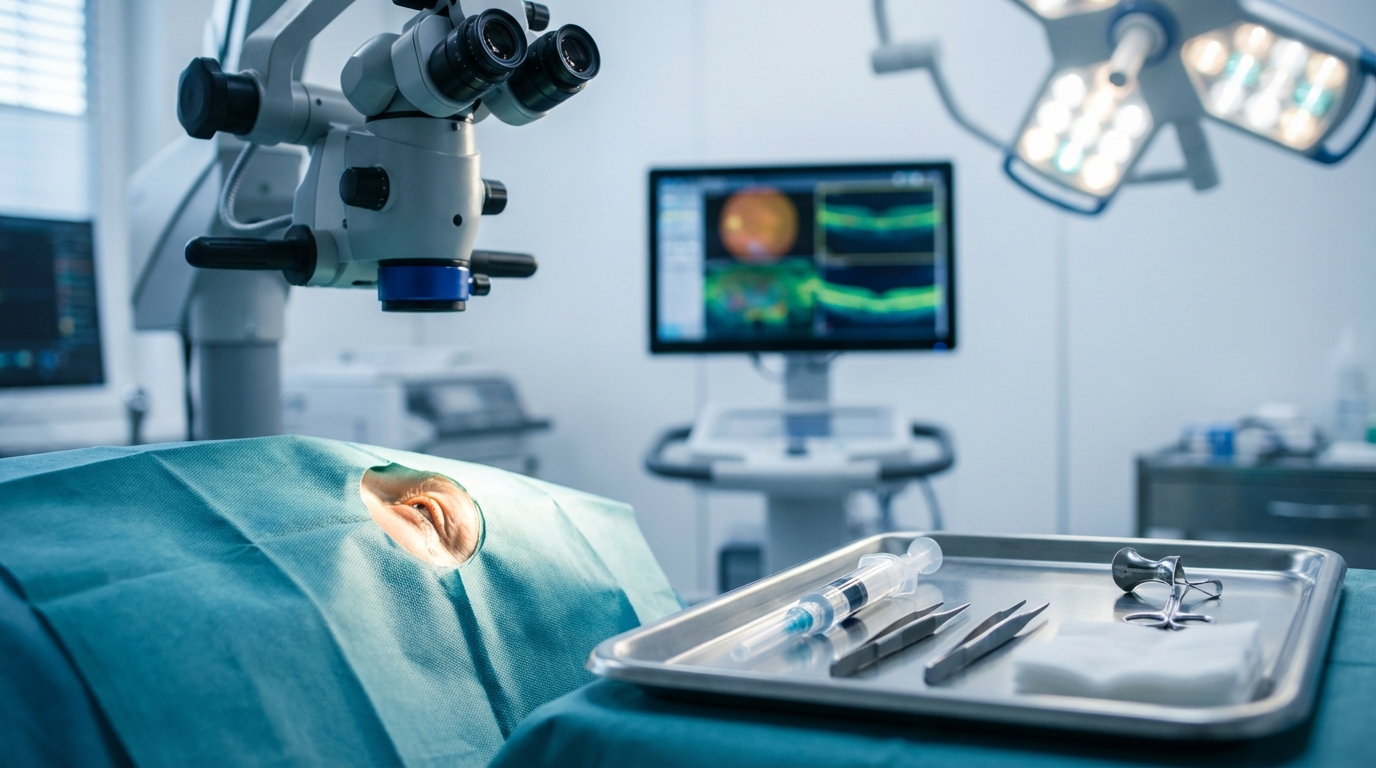
Les injections intra‑vitréennes se sont imposées comme un pilier du traitement des maladies rétiniennes au fil des dernières décennies. Elles consistent à déposer un médicament directement dans la cavité vitréenne pour cibler la rétine avec précision, réduire l’exposition systémique et obtenir une action rapide sur l’œdème ou les néovaisseaux. Ce geste, réalisé en pratique ambulatoire, associe protocoles d’asepsie stricts, surveillance rapprochée et schémas thérapeutiques itératifs, selon la pathologie et la réponse clinique.
Publics concernés : patients atteints de dégénérescence maculaire liée à l’âge de forme exsudative, rétinopathie diabétique avec œdème maculaire, occlusions veineuses rétiniennes et certaines inflammations ou infections intra‑oculaires. Les choix thérapeutiques reposent sur des décisions partagées entre équipes médicales et patients, en tenant compte des bénéfices visuels attendus, des risques, des coûts et de l’organisation locale des soins.
- En bref :
- Définition précise du geste et du principe pharmacologique.
- Indications principales : DMLA humide, œdème maculaire diabétique, occlusion veineuse.
- Logistique : salle adaptée, anesthésie locale, protocoles d’asepsie stricts.
- Risques rares mais sérieux : infection endophtalmique, hémorragie sous‑conjonctivale.
- Pistes d’innovation : implants à libération prolongée et systèmes connectés de suivi.
IVT : définition claire et bénéfices cliniques immédiats
La notion d’IVT (injection intra‑vitréenne) désigne l’injection d’un médicament directement à l’intérieur du globe oculaire, au sein de la cavité vitréenne située en arrière du cristallin. Ce point d’accès se situe dans le blanc de l’œil (sclère), à une distance bien codifiée du limbe cornéen pour préserver les structures anatomiques. Le médicament injecté diffuse au contact de la rétine, ce qui permet d’obtenir une concentration locale élevée sans augmenter significativement l’exposition systémique.
Le principal avantage thérapeutique est la capacité à contrôler rapidement des processus pathologiques localisés, tels que la néovascularisation et l’œdème maculaire. Par exemple, dans la DMLA exsudative, les agents anti‑VEGF entraînent souvent une stabilisation voire une amélioration de l’acuité visuelle en quelques semaines. Le même principe s’applique aux œdèmes maculaires d’origine diabétique ou post‑occlusive.
Du point de vue pratique, l’IVT est généralement réalisée en ambulatoire et peut être programmée le jour même de la consultation si un bloc opératoire ou une salle dédiée est disponible. Le geste est rapide et la plupart des patients décrivent peu d’inconfort grâce à l’instillation préalable d’un collyre anesthésiant. La simplicité relative du protocole technique a contribué à sa démocratisation, mais elle ne doit pas masquer la nécessité d’un cadre strict d’asepsie et d’un suivi rigoureux.
Exemple clinique : une patiente de 72 ans présentant une DMLA humide nouvellement diagnostiquée peut recevoir une série initiale de trois injections mensuelles d’anti‑VEGF. Sous hypothèse d’un gain moyen de 5 à 10 lettres d’acuité dès le troisième mois (données observées en pratique clinique), la poursuite se fera selon une stratégie « treat and extend » ou « PRN » selon la réponse et la disponibilité du patient.
En dernière analyse, l’IVT représente un compromis technique entre efficacité locale et contraintes organisationnelles : action ciblée, nécessité de répétition et exigences de sécurité. Insight : le rapport bénéfice/contrainte d’une IVT dépend autant de la sélection de la molécule que de la qualité du parcours de soin.
Fonctionnement technique des injections intra‑vitréennes : étapes et protocoles opératoires
Le fonctionnement pratique d’une IVT suit une séquence précise visant à minimiser le risque infectieux et optimiser le confort du patient. L’accueil débute par l’habillage stérile (charlotte, sur‑chaussures, casaque) et la vérification des prescriptions. L’œil est anesthésié localement par instillation de collyre anesthésiant identique à celui employé en chirurgie de la cataracte.
La désinfection cutanée et conjonctivale est une étape clé : application d’un antiseptique (classiquement bétadine) autour des paupières et sur la surface oculaire, mise en place d’un champ stérile avec ouverture au niveau du point d’injection et usage d’un écarteur pour maintenir les paupières ouvertes. L’ensemble du matériel est préparé en flux aseptique, le professionnel porte masque et gants stériles, et la seringue est préparée par un assistant en zone contrôlée.
Le geste lui‑même est bref : l’aiguille pénètre le globe à un emplacement déterminé (généralement 3,5–4 mm en arrière du limbe) et le produit est injecté dans le vitré en une ou deux secondes. À l’issue, l’œil est rincé au sérum physiologique et une goutte d’antibiotique peut être instillée selon la pratique locale. Le patient reste quelques minutes en surveillance pour s’assurer de l’absence d’hypertonie oculaire majeure ou de malaise.
Schéma de suivi immédiat : repos visuel relatif, collyres cicatrisants à la demande, et consignes strictes de retour en urgence devant toute douleur vive, photophobie intense ou baisse brutale de vision. Le risque d’endophtalmie, bien que rare (estimé à moins de 1 sur 1 000 injections selon séries nationales), impose une disponibilité téléphonique de l’équipe soignante après la procédure.
Protocoles de stérilisation et traçabilité : en 2026, la plupart des centres ont renforcé la traçabilité des lots de médicaments (chaîne du froid pour les anti‑VEGF, conditions de transport), la fiche d’information remise au patient et la tenue d’un registre des actes. Les recommandations de la Société Française d’Ophtalmologie (SFO) restent une référence pour la mise en œuvre des bonnes pratiques.
Insight : la maîtrise du protocole opératoire conditionne la sécurité de l’IVT et la confiance du patient, rendant la standardisation et la formation continue des équipes indispensables.

Applications cliniques et indications précises des injections intra‑vitréennes
Les applications thérapeutiques des IVT couvrent plusieurs domaines rétiniens, avec des indications bien documentées : DMLA exsudative, œdème maculaire diabétique, occlusion veineuse rétinienne et certaines formes d’uvéites ou d’infections intravitréennes. Chaque indication obéit à des critères diagnostiques et à des objectifs visuels différents, dictant le choix du médicament et la fréquence d’administration.
Pour la DMLA humide, les agents anti‑VEGF (ranibizumab, aflibercept, bevacizumab dans un usage hors AMM selon protocoles) constituent le traitement de première intention. L’objectif est de régresser les néovaisseaux et de réduire l’exsudation pour préserver ou améliorer l’acuité visuelle. Dans l’œdème maculaire diabétique, le même principe s’applique mais l’évaluation multidisciplinaire avec le médecin diabétologue est fréquent pour optimiser le contrôle métabolique.
Les corticoïdes injectables ou implantables (triamcinolone, dexaméthasone en implant, fluocinolone) sont privilégiés quand l’inflammation joue un rôle majeur ou lorsque la réponse aux anti‑VEGF est inadéquate. Ils sont efficaces pour réduire l’œdème mais nécessitent une surveillance accrue de la pression intra‑oculaire et du risque de cataracte secondaire.
Tableau comparatif des indications et des schémas thérapeutiques :
| Indication | Classe thérapeutique | Schéma fréquent | Points de vigilance |
|---|---|---|---|
| DMLA exsudative | Anti‑VEGF | Injection mensuelle x3 puis PRN/treat‑and‑extend | Réévaluation OCT, risque d’atrophie maculaire à long terme |
| Œdème maculaire diabétique | Anti‑VEGF / Corticoïdes | Monthly or PRN selon réponse ; implants si non‑réponse | Contrôle glycémique, surveillance pression intra‑oculaire |
| Occlusion veineuse rétinienne | Anti‑VEGF / Corticoïdes | Initiale mensuelle puis adaptation | Évaluer ischémie rétinienne, risque néovaisseaux |
Exemples chiffrés et hypothèses : en pratique, une série de trois injections mensuelles d’anti‑VEGF donne une probabilité substantielle de stabilisation visuelle dans 60–80 % des cas de DMLA humide traités précocement, selon cohortes européennes récentes. Ces chiffres restent conditionnés par des hypothèses (âge, durée d’évolution, présence d’atrophie) qui doivent être explicitées au patient.
Limites cliniques : certaines pertes visuelles persistent en cas d’atteinte maculaire avancée ou d’hygiène de vie défavorable. De plus, l’obligation de répétition des injections sur plusieurs années peut compliquer l’adhésion au traitement, surtout chez les patients isolés ou à mobilité réduite.
Insight : le choix thérapeutique repose sur une évaluation plurielle — anatomique (OCT), fonctionnelle (acuité visuelle), et contextuelle (comorbidités, capacités d’accès aux soins) — pour maximiser les chances de récupération visuelle.
Médicaments, conservation et innovations technologiques liées aux IVT
La sélection des médicaments injectables s’appuie sur leur mécanisme d’action et leurs contraintes logistiques. Les anti‑VEGF agissent en bloquant le facteur de croissance endothélial vasculaire, en diminuant la perméabilité et la néovascularisation. Les corticoïdes à libération prolongée contrôlent l’inflammation et diminuent l’œdème mais élèvent le risque de cataracte et d’hypertension oculaire.
Sur le plan pratique, beaucoup de ces agents nécessitent une chaîne du froid (conservation à +4–8 °C pour certains produits) et un conditionnement permettant une préparation aseptique en salle. Les patients apportant parfois le produit au centre doivent utiliser des pochettes isothermes pour préserver l’efficacité médicamenteuse. La traçabilité des lots est devenue une norme stricte en 2026 pour assurer la sécurité pharmaceutique.
Des dispositifs innovants émergent : implants à libération prolongée, réservoirs sous‑conjonctivaux, et systèmes portables pour l’administration contrôlée. Ces technologies visent à réduire la fréquence des injections, améliorer l’adhésion et limiter les coûts logistiques. Leur adoption dépendra des résultats de trials randomisés et du remboursement par les autorités de santé.
Aspects réglementaires et études : les essais récents comparant implants à libération prolongée aux injections répétées évaluent non seulement l’efficacité visuelle mais aussi l’impact sur la qualité de vie et le coût par année de vision gagnée. Les autorités comme la HAS publient des recommandations et évaluations pharmaco‑économiques qui guident l’intégration de ces innovations.
Vidéo explicative : une présentation du conditionnement et des dispositifs d’administration peut aider à comprendre les enjeux pratiques et de sécurité.
Insight : la technologie ne remplace pas la vigilance clinique ; elle modifie la logistique et peut réduire le fardeau des soins si les bénéfices sont confirmés par des données robustes.
Intégration des IVT dans les parcours de soins : coordination, systèmes d’alerte et organisation
L’intégration des IVT dans les parcours de soins requiert une coordination entre ophtalmologues, infirmiers, pharmaciens hospitaliers et médecins traitants. La planification des injections, la prise en charge des urgences et le suivi à long terme font partie d’un système complexe impliquant catégories de personnels et dispositifs logistiques.
Au niveau hospitalier, la disponibilité d’une salle adaptée (proche d’un bloc opératoire ou une salle dédiée répondant aux normes d’asepsie) conditionne la cadence des actes. Les centres mutualistes ou spécialisés cherchent à programmer les injections le jour de la consultation pour réduire les déplacements. Le pharmacien hospitalier joue un rôle clé dans la préparation et la vérification des lots, la garanti de la chaîne du froid et la délivrance des collyres post‑acte.
Les systèmes d’information de santé peuvent intégrer des alertes pour le rappel des rendez‑vous, la surveillance des effets indésirables et la traçabilité des injections. Certains établissements expérimentent des applications patient sécurisées pour signaler des symptômes (douleur intense, baisse de vision) et faciliter un contact médical en urgence.
Exemple opérationnel : un centre pilote met en place une file dédiée aux IVT, centralise la préparation pharmaceutique et organise des plages horaires hebdomadaires. Résultat observé : réduction des temps d’attente et meilleure satisfaction patient, avec baisse documentée des rendez‑vous manqués.
Vidéo de démonstration organisationnelle :
Organisation et formation des équipes sont indispensables pour limiter les erreurs de logistique (rupture de chaîne du froid, préparation incorrecte). Les systèmes de double vérification (checklists) inspirés de la chirurgie sont recommandés pour chaque injection.
Insight : une intégration réussie repose sur la standardisation des processus, la communication multidisciplinaire et l’appui des outils numériques pour assurer sécurité et continuité des soins.
Analyse des bénéfices et gestion des risques : complications, limites et « pièges à éviter »
Une analyse équilibrée doit juxtaposer bénéfices visuels attendus et risques inhérents au geste. Les complications les plus fréquemment rapportées sont l’hémorragie sous‑conjonctivale locale (souvent bénigne) et l’irritation temporaire due aux antiseptiques. Les complications sévères, telles que l’endophtalmie, restent rares mais potentiellement dévastatrices.
Risques chiffrés : l’incidence d’endophtalmie après IVT est classiquement rapportée comme inférieure à 0,1 % (moins de 1 pour 1 000 injections) dans les grandes séries. D’autres effets, comme l’augmentation de la pression intra‑oculaire après corticoïdes intravitréens, nécessitent un suivi ophtalmologique régulier et parfois un traitement anti‑hypertenseur oculaire.
Pièges à éviter :
- Omettre la vérification de la chaîne du froid pour les anti‑VEGF, risquant une perte d’efficacité.
- Ne pas expliquer clairement les signes d’alerte au patient, retardant la prise en charge d’une complication.
- Administrer une IVT sans checklist de sécurité, augmentant le risque d’erreur de site ou de produit.
Gestion des complications : un protocole de prise en charge doit être défini localement pour les cas suspects d’infection (prise en charge hospitalière, antibiothérapie intravitréenne si nécessaire). La sensibilisation et la réactivité de l’équipe médicale sont déterminantes pour la préservation du pronostic visuel.
Clause de non‑conseil : Contenu informatif, ne constitue pas un conseil médical ou juridique. Vérifiez votre situation avec un professionnel compétent.
Insight : anticiper les risques et formaliser les procédures d’urgence atténue l’impact des complications et renforce la confiance des patients.
Protocoles de suivi, coûts et aspects pratiques pour le patient
Les protocoles de suivi après IVT varient selon la pathologie et la molécule employée. Des consultations d’évaluation à 4–6 semaines post‑injection permettent d’apprécier la réponse anatomique (OCT) et fonctionnelle (acuité visuelle). Les stratégies de prolongation d’intervalle (« treat and extend ») visent à adapter la fréquence des injections à la stabilité de la maladie.
Coûts et facturation : le coût d’une IVT inclut le médicament, le geste (honoraires et infrastructure), la préparation pharmaceutique, les collyres post‑acte et, le cas échéant, un transport. Selon le parcours (hospitalier, clinique privée), le reste à charge varie et dépend du remboursement par l’assurance maladie et des complémentaires. Il convient d’informer le patient des frais potentiels avant la procédure.
Organisation pour le patient : il est fortement recommandé de venir accompagné, car la vision peut être temporairement altérée après l’intervention. La conduite n’est pas recommandée immédiatement. Les modalités logistiques — rendez‑vous rapprochés, possibilité d’injections le même jour que la consultation — améliorent l’adhésion.
Exemple de checklist pour la consultation d’IVT :
- Vérification d’identité et de la prescription.
- Contrôle de la tension oculaire et de l’acuité visuelle de base.
- Préparation aseptique et confirmation de la chaîne du froid du médicament.
- Explication des signes d’alerte et remise de la fiche d’information.
Insight : la clarté des informations pratiques et la simplification du parcours garantissent une meilleure observance et réduisent les absences nuisibles au pronostic visuel.
Innovation, systèmes connectés et perspectives de la prise en charge rétinienne
Les axes d’innovation en IVT se concentrent sur la réduction de la fréquence des actes, l’amélioration de la délivrance médicamenteuse et l’intégration de systèmes numériques pour le suivi. Les implants à libération prolongée et les réservoirs biocompatibles promettent de diminuer le nombre d’injections annuelles, tout en maintenant des concentrations intra‑oculaires efficaces.
Parallèlement, les systèmes connectés — applications patient, télésurveillance de symptômes visuels, algorithmes d’aide à la décision basés sur l’OCT — facilitent un suivi personnalisé et une prise de décision partagée. Les essais en 2025–2026 évaluent déjà l’impact de ces outils sur la fréquence des consultations et la détection précoce d’effets indésirables.
Aspects éthiques et d’accès : l’adoption de technologies coûteuses soulève la question de l’équité d’accès. Les évaluations économiques détermineront si les gains en termes de qualité de vie et de réduction des coûts logistiques justifient un financement large par les organismes publics et les assureurs.
Exemple prospectif : un patient suivi via une application sécurisée signale une baisse de vision ; l’algorithme alerte l’équipe qui programme une consultation. Cette boucle réduit le délai de prise en charge et peut limiter la sévérité d’une complication.
Insight : l’avenir des IVT combine innovation pharmaceutique et capacité des systèmes de santé à intégrer des solutions numériques pour une prise en charge plus efficace et centrée sur le patient.
Vérifications pratiques, ressources et liens utiles pour aller plus loin
Avant toute injection, vérifier la conformité administrative du dossier, la fiche d’information remise au patient et la traçabilité du médicament. Les sources institutionnelles comme la Société Française d’Ophtalmologie et la Haute Autorité de Santé (HAS) fournissent des documents de référence et des fiches d’information actualisées.
Liens internes utiles pour approfondir :
- DMLA : diagnostics et traitements
- Œdème maculaire diabétique : prise en charge
- Protocoles et checklists pour IVT
Ressources externes complémentaires : notices pharmaceutiques, recommandations SFO et rapports d’évaluation de la HAS. Pour des publications scientifiques, consulter les revues ophtalmologiques et bases de données PubMed/ClinicalTrials pour les essais randomisés sur implants et nouvelles molécules.
Insight : une vérification systématique des éléments logistiques, cliniques et administratifs avant chaque acte sécurise la prise en charge et prépare le terrain pour l’évolution thérapeutique.
Quelles pathologies nécessitent une IVT en priorité ?
Les indications les plus fréquentes sont la DMLA exsudative, l’œdème maculaire diabétique et l’œdème lié aux occlusions veineuses rétiniennes. Certaines inflammations ou infections intra‑oculaires peuvent aussi le nécessiter, après discussion multidisciplinaire.
Le geste fait‑il mal et combien de temps dure‑t‑il ?
La douleur est généralement minime grâce aux collyres anesthésiants ; le geste technique dure quelques secondes et la durée totale de la consultation préparatoire est de 30 à 45 minutes.
Quels sont les signes qui doivent amener à contacter immédiatement l’équipe médicale ?
Douleur oculaire intense, baisse visuelle brutale, rougeur importante ou écoulement purulent justifient une consultation urgente, car ils peuvent traduire une complication sévère.
Les IVT sont‑elles compatibles avec un traitement anticoagulant ?
La majorité des patients sous anticoagulants peuvent recevoir une IVT ; toutefois, une coordination avec le prescripteur du traitement anticoagulant est nécessaire pour évaluer les risques hémorragiques et les modalités pratiques.